半月板損傷を手術しないで治す方法|ヒアルロン酸が効かない方の選択肢
半月板損傷と診断され、「手術しないで治す方法はないだろうか」とお悩みではありませんか。
半月板の損傷部位や程度によっては、手術をせずに回復できるケースがある一方、放置すれば変形性膝関節症へと進行し、将来的に人工関節が必要になるリスクも潜んでいます。
本記事では、半月板の構造と自然治癒の可能性から、ヒアルロン酸注射やリハビリといった保存療法の効果と限界、そして自身の血液から成長因子を抽出して組織の修復を促す最先端の再生医療「PDF-FD療法」まで、手術を回避するための選択肢を幅広く解説します。
日常生活で膝を守るセルフケアや、今すぐ始めるべき具体的なアクションもご紹介していますので、ぜひ最後までお読みください。
目次
半月板損傷は手術なしで治せる?自然治癒の限界と放置リスク
「半月板損傷は手術しないで治すことができるのか」という疑問は、多くの患者さんが抱える切実なテーマです。
結論から言えば、損傷の部位や程度によっては、手術をせずに回復できるケースが確かに存在します。
しかし一方で、放置すれば膝の状態が取り返しのつかないところまで悪化してしまう危険性もあります。
まずは半月板の構造を理解し、ご自身の損傷がどの段階にあるのかを正しく把握することが大切です。
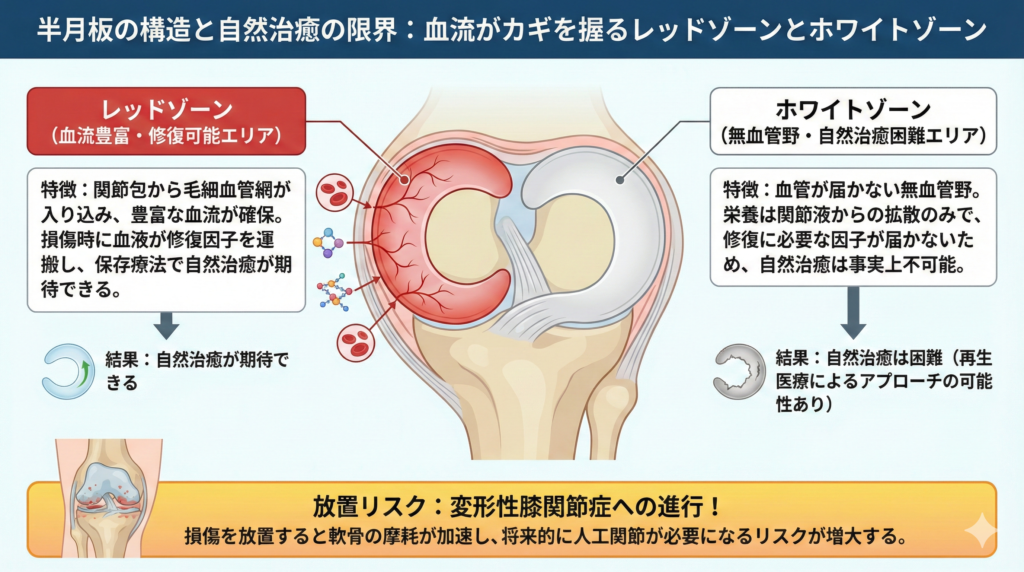
血流がカギ!保存療法で治るレッドゾーンと治らないホワイトゾーン
半月板損傷を手術しないで治すことができるかどうかを左右する最大のポイントは、損傷した場所に「血流があるかどうか」です。
血液は、組織の再生に不可欠な酸素や栄養素、そして修復を担う細胞や成長因子を運搬する唯一のルートです。
半月板はその血行状態によって、大きく「レッドゾーン」と「ホワイトゾーン」の2つに分けられます。
半月板の外縁部、つまり関節包に接する外側約3分の1の領域は「レッドゾーン」と呼ばれています。
この領域には関節包からの毛細血管網が入り込んでおり、豊富な血流が確保されています。
血管が存在するということは、損傷が起きた際に止血凝固反応が生じ、血小板由来の成長因子(PDGFやTGF-βなど)が放出されることを意味します。
その結果、炎症期から増殖期、再構築期という正常な創傷治癒のプロセスが順調に進行していきます。
若年層であり、かつ損傷がこのレッドゾーンに限られている場合は、保存療法だけでも自然治癒が十分に期待できます。
一方、半月板の内側約3分の2を占める「ホワイトゾーン」は無血管野と呼ばれ、血管がまったく届いていない領域です。
この部分では、組織の代謝に必要な栄養素が関節液からの拡散によってのみ供給されています。
また、神経終末も乏しいため、損傷の初期には痛みを感じにくく、病態の発見が遅れる原因にもなります。
血液供給がないため、一度断裂や損傷が生じても修復に必要な細胞や因子が患部に届かず、自然治癒は事実上不可能というのが従来の整形外科における定説でした。
ただし、近年の再生医療の進展により、この「絶対的な境界線」は揺らぎつつあります。
血小板由来の成長因子を高濃度に含む製剤を関節内に投与することで、ホワイトゾーンに対しても人為的に修復環境を提供し、血管新生を誘導するアプローチが可能になってきています。
半月板損傷を手術しないで治す方法を探している方にとって、この再生医療の登場は大きな希望となるものです。
放置は危険!変形性膝関節症へ進行し人工関節に近づく理由
「手術はしたくないから、このまま様子を見よう」と考える方は少なくありません。
しかし、半月板損傷を適切に治療せず放置することは、将来的に取り返しのつかない関節破壊を招く非常に危険な選択です。
半月板の最も重要な機能は、大腿骨と脛骨の間に入って荷重を分散させる「クッション」の役割です。
加えて、衝撃を吸収する「ショックアブソーバー」としての機能も担っています。
半月板が損傷してその連続性や形状が崩れると、この荷重分散機能が著しく低下します。
すると、関節への負荷が一点に集中するようになり、関節軟骨への接触圧が増大し、軟骨の摩耗や亀裂、脱落が加速していきます。
この進行プロセスは、「半月板損傷」から「軟骨摩耗」、そして「変形性膝関節症」へと段階的に悪化していくサイクルとして知られています。
統計的には、半月板損傷を放置した場合、将来的に変形性膝関節症へ進行するリスクは、健常な膝と比較して約4.6倍にも跳ね上がるとされています。
さらに注意すべき点があります。
痛みの原因である損傷半月板を外科的に切除した場合でも、その後10年〜20年で変形性膝関節症を発症するリスクが数倍〜10倍以上に増大するという報告があります。
切除によって痛みの原因は取り除かれますが、クッション機能そのものが永久に失われてしまうためです。
このことは、半月板損傷を手術しないで治すという選択をする場合であっても、「ただ放置する」のではなく、積極的な保存療法や再生医療によって関節内の環境を改善し、軟骨の摩耗を食い止める予防的な介入が不可欠であることを意味しています。
ロッキングや水がたまる症状は手術が必要な最終警告なのか
半月板損傷を手術しないで治す道を模索するうえで、即座に外科的な介入を検討せざるを得ない「危険サイン」が存在することも知っておく必要があります。
まず最も深刻なのが「ロッキング」と呼ばれる現象です。
これは、断裂した半月板の遊離片が大腿骨と脛骨の関節面に物理的に挟まり込み、膝関節が特定の角度で固定されてしまう状態を指します。
突然の激痛とともに膝を完全に伸ばすことも深く曲げることもできなくなり、リハビリテーションや薬物療法で改善することは極めて困難です。
無理に動かそうとすると、挟まった半月板がさらに大きく裂けたり、接触している関節軟骨を深く傷つけたりする二次被害を引き起こす恐れがあります。
この状態が頻発、あるいは持続する場合は、内視鏡手術による整復や縫合、切除が最優先となることが多く、保存療法の適応外と判断される主要因です。
次に、「膝に水がたまる」という関節水腫の症状があります。
これは関節内で滑膜炎が持続していることを示すサインです。
損傷して不安定になった半月板や剥がれ落ちた軟骨片が滑膜を刺激し続け、防御反応として過剰な関節液が分泌されるために膝全体が腫れ上がります。
関節穿刺で水を抜いても、損傷の原因が治っていない限り炎症は再燃し、水は再びたまります。
この慢性的な炎症状態そのものが軟骨を分解する酵素の活性を高め、関節の破壊をさらに進行させる要因にもなります。
そのほかにも、膝の屈伸時に「カクッ」「ゴリッ」という引っかかり感が生じる「キャッチング」という症状があります。
これは断裂片が関節運動に干渉しているサインであり、ロッキングの前兆とも考えられています。
また、歩行中に突然膝の力が抜けてガクッと崩れ落ちそうになる「膝崩れ」も、転倒による骨折などの二次的リスクが高く、装具療法や筋力トレーニングによる早急な安定化が必要です。
これらの危険サインが出ていない場合、あるいは軽度な場合には、保存療法や再生医療によって半月板損傷を手術しないで治す可能性は十分に残されています。
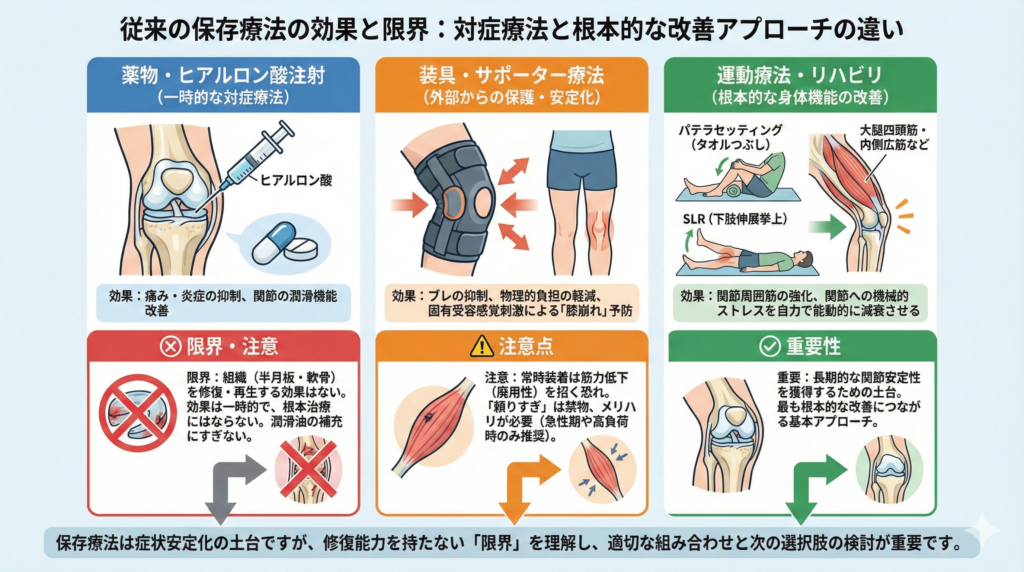
従来の保存療法と限界|ヒアルロン酸やリハビリの効果とは
半月板損傷を手術しないで治すという方針を選択した場合、治療の土台となるのが「保存療法」です。
保存療法とは、外科的処置を行わずに症状の改善を目指す治療法の総称であり、単なる経過観察とは一線を画す積極的な介入プロセスです。
薬物療法やヒアルロン酸注射、装具、リハビリなど複数の手段を組み合わせることで膝の状態を安定させていきます。
ただし、保存療法には明確な限界も存在するため、その効果と限界を正しく理解しておくことが重要です。
痛みを一時的に抑える対症療法と根本治療の違いを理解する
保存療法で半月板損傷を手術しないで治す方法として、まず取り入れられるのが薬物療法と関節内注射です。
ロキソプロフェンやセレコキシブといった非ステロイド性抗炎症薬(NSAIDs)は、炎症と痛みの原因物質であるプロスタグランジンの産生を抑制することで症状を鎮めます。
急性期の激痛をコントロールし、リハビリテーションを行える状態にするために不可欠な手段です。
ただし、長期間にわたる連用は胃腸障害や腎機能障害のリスクを伴うため、漫然とした使用は避けるべきとされています。
ヒアルロン酸の関節内注射も広く行われている治療法の一つです。
関節液の主成分であるヒアルロン酸を直接注入することで、関節液の粘度や弾力性を回復させ、潤滑機能の改善や衝撃吸収能の向上が期待できます。
抗炎症作用や疼痛抑制作用も認められています。
しかし、これらの治療はあくまで対症療法としての「潤滑油の補充」にすぎません。
構造的に破綻した半月板や、摩耗して欠損した軟骨を再生・修復する生物学的な効果は持っていないのです。
効果の持続期間も短く、症状が進行した重度の変形性膝関節症や物理的な断裂を伴う半月板損傷に対しては、その除痛効果は限定的となるケースが多くみられます。
「ヒアルロン酸を打ち続けていれば治る」という認識は誤りであり、漫然と続けることは根本治療の機会を逸失させるリスクにもつながります。
膝を守る装具療法とサポーターの正しい活用法と注意点
半月板損傷を手術しないで治す過程では、物理的な外力から膝を守り安定性を高める装具療法も重要な柱の一つです。
支柱付きのサポーターや硬性装具を使用することで、膝の横方向のブレを抑制し、半月板にかかる剪断力を軽減して損傷の拡大を防ぐ効果が期待できます。
さらに、サポーターによる皮膚への圧迫刺激は、関節の位置覚や運動覚といった固有受容感覚を刺激し、脳へのフィードバックを高めます。
これにより、無意識下での筋収縮を促し、「膝崩れ」などの不安定な現象を予防する効果もあります。
ただし、サポーターの使い方にはメリハリが必要です。
常時装着してその支持力に頼り続ける生活を送ると、本来膝を支えるべき大腿四頭筋やハムストリングスの活動量が低下し、廃用性の筋力低下を招く恐れがあります。
サポーターの使用は炎症が強い急性期や、長時間の歩行や労働など膝への負荷が高い場面に限定するのが望ましいとされています。
安静時や就寝時には取り外し、並行してリハビリテーションによる自前の筋力強化を行うことが、長期的な安定性を獲得するための基本です。
運動療法で筋力を強化し膝関節への負担を減らすアプローチ
保存療法の中で、半月板損傷を手術しないで治すために最も根本的な改善につながるのが運動療法(リハビリテーション)です。
日本整形外科学会のガイドラインにおいても、変性性半月板損傷に対してはまず4〜6週間の運動療法を第一選択とすべきであると強く推奨されています。
運動療法の主眼は、関節周囲の筋肉を強化し、関節にかかる機械的ストレスを能動的に減衰させることにあります。
特に重要なのが大腿四頭筋、なかでも膝蓋骨の内側に付着する「内側広筋」の強化です。
内側広筋は膝蓋骨のトラッキング(軌道)を安定させ、関節の適合性を高めることで、半月板への局所的な圧縮負荷を軽減する役割を果たします。
膝を屈曲させるハムストリングスの筋力強化と柔軟性の改善も、関節の安定性と衝撃吸収能を高めるために欠かせません。
実践的なアプローチとしては、痛みがある状態でも安全に行える等尺性収縮運動から開始し、徐々に動的な運動へと移行していきます。
まず、膝の下に丸めたタオルを入れて膝裏で押しつぶすように力を入れる「パテラセッティング(タオルつぶし)」は、関節を動かさずに内側広筋を選択的に鍛えることができ、急性期でも安全に実施できる基本種目です。
次に、仰向けの状態で膝を伸ばしたまま下肢を挙上する「SLR(下肢伸展挙上)」で大腿四頭筋と股関節屈筋群を統合的に強化します。
症状が安定してきたら、ハーフスクワットなど荷重位での運動を取り入れ、実際の動作に近い筋力発揮能力を高めていくことが推奨されています。
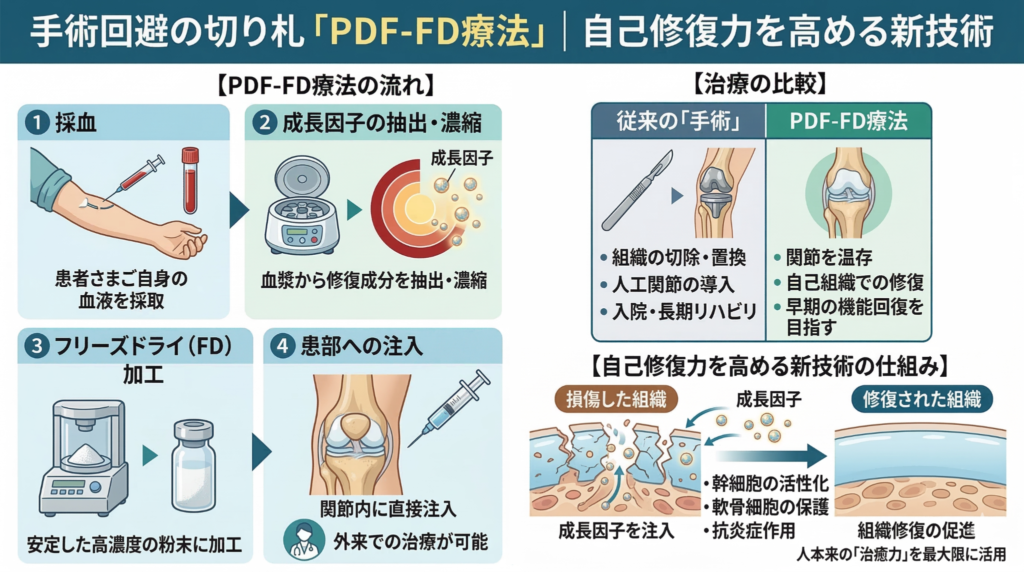
手術回避の切り札「PDF-FD療法」|自己修復力を高める新技術
保存療法だけでは十分な効果が得られず、かといって人工関節置換術などの手術には踏み切れない。
そのような状況にある方にとって、半月板損傷を手術しないで治すための最大の切り札となるのが「PDF-FD療法」です。
PDF-FDとは「Plasma Derived Factor – Freeze Dry(血漿由来因子凍結乾燥)」の略称で、患者さんご自身の血液から成長因子を高濃度に抽出し、フリーズドライ化して患部に注射する最先端の治療法です。
自身の血液から成長因子を抽出!オーダーメイド治療の仕組み
PDF-FD療法は、患者さんご自身の血液成分を利用して、身体が本来持っている「自己修復力」を高めることを目的とした、まさにオーダーメイドの治療法です。
治療の流れは非常にシンプルです。
まず医療機関にて採血を行い、その血液を加工工場へ送ります。
加工工場では2〜3週間かけて血液の検査と加工が行われ、血液中に含まれる成長因子が高濃度に抽出・凍結乾燥されます。
完成した製剤が医療機関に届いたら、患部に注入するだけで治療は完了します。
血小板の内部には、PDGF(血小板由来成長因子)、TGF-β(トランスフォーミング増殖因子)、VEGF(血管内皮細胞増殖因子)、EGF(上皮成長因子)など、組織修復の司令塔となる成長因子が豊富に貯蔵されています。
PDGFはマクロファージや線維芽細胞を損傷部位に呼び寄せて細胞増殖を強力にトリガーし、組織修復の土台を築きます。
TGF-βはコラーゲンの合成を促して腱や靭帯の強度を回復させるとともに、過剰な炎症反応を抑制する働きも持っています。
VEGFは血流の乏しい腱や靭帯、半月板の辺縁部などに新たな血行路を形成し、組織の再生に不可欠な酸素と栄養を供給します。
これらの成長因子を高濃度に含むPDF-FD製剤を患部に注入すると、停滞していた修復のプロセスが強制的に再起動され、炎症の抑制と組織の修復が同時に進行していきます。
半月板損傷を手術しないで治す方法として、身体の自然な治癒力を引き出すことができるのがこの治療法の最大の特長です。
従来のPRP療法を進化させたフリーズドライ製剤の特徴と効果
PDF-FD療法は、従来のPRP(多血小板血漿)療法を大きく進化させた「次世代型」の治療法として位置づけられています。
PRP療法は、採血した血液を遠心分離して血小板を濃縮し、そのまま患部に投与する手法です。
変形性膝関節症に対してPRP療法を行った場合、約60%の患者さんに有効性が認められたというデータもあり、一定の治療効果は確認されています。
しかし、PRP療法にはいくつかの臨床的な課題がありました。
まず、PRPは液体の状態であるため血小板の活性を維持できる時間が非常に短く、採血した当日に投与しなければなりません。
また、従来のPRP製剤には白血球が混入する場合が多く、白血球が放出する炎症性サイトカインやプロテアーゼが投与直後の強い痛みや腫れの原因となることがありました。
さらに、院内で調製されることが多いため、手技の差により成長因子の濃度にばらつきが生じるという品質面の問題もありました。
PDF-FD療法はこれらの課題をすべて克服しています。
加工プロセスにおいて白血球や赤血球、血小板の細胞膜成分までも除去する「無細胞化」処理を行うため、注入後の炎症反応が劇的に低減されています。
そして、フリーズドライ化することで生物学的活性を保ったまま室温で約6ヶ月間という長期保存が実現されました。
この保存性の高さにより、患者さんは自分の都合に合わせて来院し治療を受けることができます。
一度の採血で作成された製剤を分割して保管しておけば、再採血なしに複数回の投与計画を立てることも可能です。
半月板損傷を手術しないで治すうえで、成長因子の濃度が高く、スケジュールの自由度も高いPDF-FD療法は、PRP療法の弱点を解消した理想的な選択肢といえます。
入院不要で日帰り可能!仕事や家事を休まずに治療できる利点
半月板損傷を手術しないで治す方法を探している方の多くは、「仕事を休めない」「家族の介護がある」「長期入院は難しい」といった切実な事情を抱えています。
PDF-FD療法は、まさにそうした方々のために設計された治療法です。
PDF-FD療法は採血と注射のみで完結するため、入院の必要がありません。
すべてのプロセスが外来通院で完了し、日帰りでの治療が可能です。
全身麻酔も皮膚の大きな切開も骨の切除も必要なく、身体へのダメージは極めて限定的です。
人工関節置換術の場合、数週間の入院と長期にわたるリハビリ期間が必要であり、社会生活への復帰には相当な時間を要します。
半月板縫合術でも1〜2週間の入院と2〜4週間の松葉杖生活が求められ、スポーツ復帰までには4〜6ヶ月かかるのが一般的です。
これに対してPDF-FD療法は、治療当日から日常生活に戻ることができ、仕事や家事を長期間にわたって中断する必要がありません。
また、PDF-FD療法は骨や関節の構造を温存する治療です。
万が一、期待した効果が十分に得られなかった場合でも、その後に手術療法を選択する道は閉ざされません。
将来の選択肢を残しながら、まずメスを入れずに治す方法を試すことができるという点で、非常にリスクの低いアプローチといえます。
副作用リスクが極めて低い無添加・自己血液由来の安全性
半月板損傷を手術しないで治す方法として、治療の安全性は非常に重要な判断基準です。
PDF-FD療法は、ご自身の血液のみを原料とする100%血液由来の無添加療法であるため、重篤な副作用のリスクが極めて低い治療法です。
自分の血液を使用する治療であるため、他家組織移植に伴う拒絶反応や、未知のウイルス感染といったリスクが非常に低く抑えられています。
人工関節手術で懸念される人工関節感染のリスクもありません。
PDF-FD療法の実績として、わずか3年で症例件数は16,000件以上に達しており、有害トラブルは0件と報告されています。
一般的な注射と同様に、注入後数日間は一時的な赤みや腫れ、軽い痛みが生じることはありますが、いずれも自然に消失する軽微な反応であり、重篤な副作用の報告はありません。
また、PDF-FD療法は身体に優しい治療であるため、繰り返し受けることが可能です。
効果の発現は治療後1〜3ヶ月程度で実感するケースが多く、効果はおよそ1年続き、長い方では2年以上維持されるケースも報告されています。
PDF-FD療法の開発は、京都大学大学院にてiPS細胞などの再生医療を研究したセルプロジャパン株式会社の代表が主導しており、再生医療の専門知識に基づいた製造方法と品質へのこだわりが反映されています。
安全性と品質の両面において信頼できる治療法であるといえます。
PDF-FD療法と他の再生医療・手術療法の費用や期間を比較
半月板損傷を手術しないで治す選択肢は一つではなく、複数の再生医療や保存療法の中から最適なものを選ぶことが重要です。
それぞれの治療法には特徴があり、費用や身体への負担、効果の持続性も異なります。
また、手術療法と比較した場合のメリットとデメリットも正しく理解しておく必要があります。
ここでは、各治療法の費用・期間・特徴を比較しながら、PDF-FD療法の優位性を明確にしていきます。
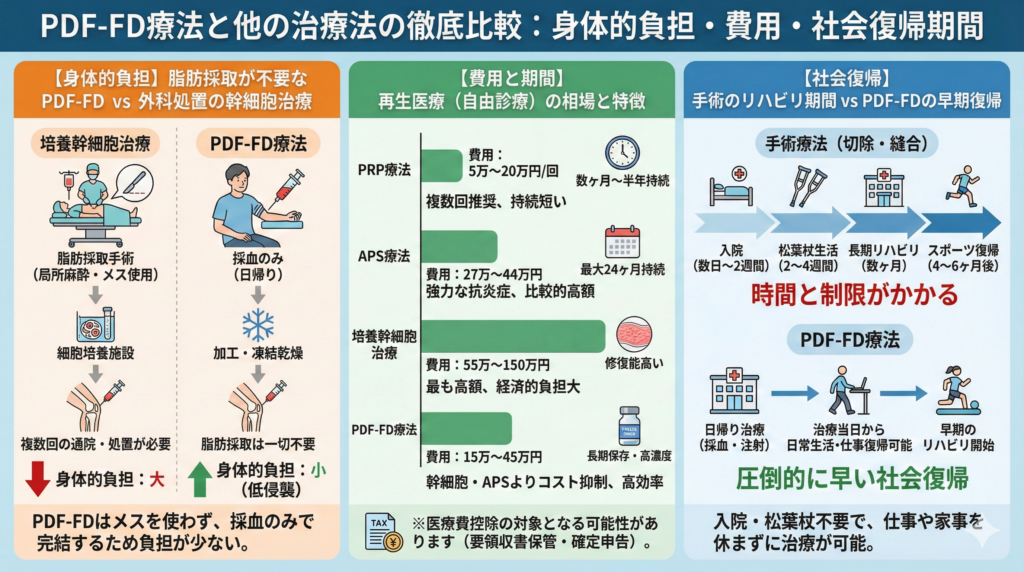
脂肪採取が不要!幹細胞治療よりも身体的負担が少ない理由
再生医療の中で、損傷の修復力が最も高いとされるのが脂肪由来幹細胞を用いた治療です。
患者さんのお腹やお尻から脂肪組織を採取し、数週間かけて細胞を数千万〜1億個単位まで培養したうえで関節内に投与する方法で、幹細胞自体が軟骨細胞や半月板細胞へと分化して欠損した組織を補填・再生する能力を持っています。
しかし、この治療には脂肪組織の採取という外科的な処置が必要になります。
局所麻酔下で行われるとはいえ、身体にメスを入れることに変わりはありません。
また、脂肪の採取と培養細胞の投与の少なくとも2回の通院が必要となっています。
一方、PDF-FD療法は採血のみで完結し、脂肪の採取は一切不要です。
半月板損傷を手術しないで治す方法を探すにあたって、身体的に負担の少ないPDF-FD療法は、再生医療の入り口として良い選択肢の一つです。
再生医療は自由診療!治療費の相場と医療費控除の活用法
半月板損傷を手術しないで治すための再生医療は、現時点では公的医療保険の適用外である自由診療に該当し、治療費は全額自己負担となります。
各治療法の費用の目安は以下の通りです。
PRP療法は1関節1回あたり5万円〜20万円程度で、複数回の投与が推奨される場合が多く、効果の持続は数ヶ月〜半年程度です。
APS療法は27万円〜44万円程度で、強力な抗炎症作用により最大24ヶ月の効果持続が報告されていますが、費用が高額です。
培養幹細胞治療は55万円〜150万円程度で、最も修復能が高いものの経済的な負担は最大となります。
PDF-FD療法は15万円〜45万円(治療回数や内容、医療機関によって異なります)であり、高濃度の成長因子による組織修復効果と保存性の高さを兼ね備えながら、幹細胞治療やAPS療法よりもコストを抑えた治療が可能です。
なお、自由診療であっても医療費控除の対象となる場合があるため、領収書は必ず保管しておくことをお勧めします。
確定申告時に申請することで、治療費の一部が還付される可能性があります。
手術後のリハビリ期間とPDF-FD療法による早期復帰の可能性
半月板損傷を手術しないで治す方法としてPDF-FD療法を選択する最大のメリットの一つは、手術と比較して社会復帰までの期間が圧倒的に短いことです。
半月板切除術の場合、入院期間は2〜3日と短めですが、痛みは早期に取れる一方でクッション機能を失うため、将来の変形性膝関節症リスクが増大するというジレンマがあります。
半月板縫合術の場合は、組織を温存できる理想的な手術ではありますが、入院に1〜2週間、松葉杖生活に2〜4週間を要し、スポーツ復帰までには4〜6ヶ月かかります。
再断裂のリスクも存在し、長期間のリハビリ負担は仕事を持つ方や家を空けられない方にとって大きな障壁です。
PDF-FD療法であれば、採血と注射による日帰り治療のため、長期間の入院やリハビリ期間は不要です。
治療当日は患部を清潔に保ち、激しい運動や入浴、飲酒を控えて安静にする程度の注意事項で済みます。
治療効果を最大限に高めるためには、注入後も医師と相談しながら適切なリハビリテーションと運動、体重管理を並行して行うことが大切ですが、長い松葉杖生活や入院を伴うものではありません。
半月板損傷を手術しないで治す道を選ぶのであれば、身体的負担が少なく、日常生活への復帰が早く、さらに将来の治療の選択肢も残せるPDF-FD療法は、バランスの取れた選択肢といえます。
日常生活で膝を悪化させないためのNG動作とセルフケア
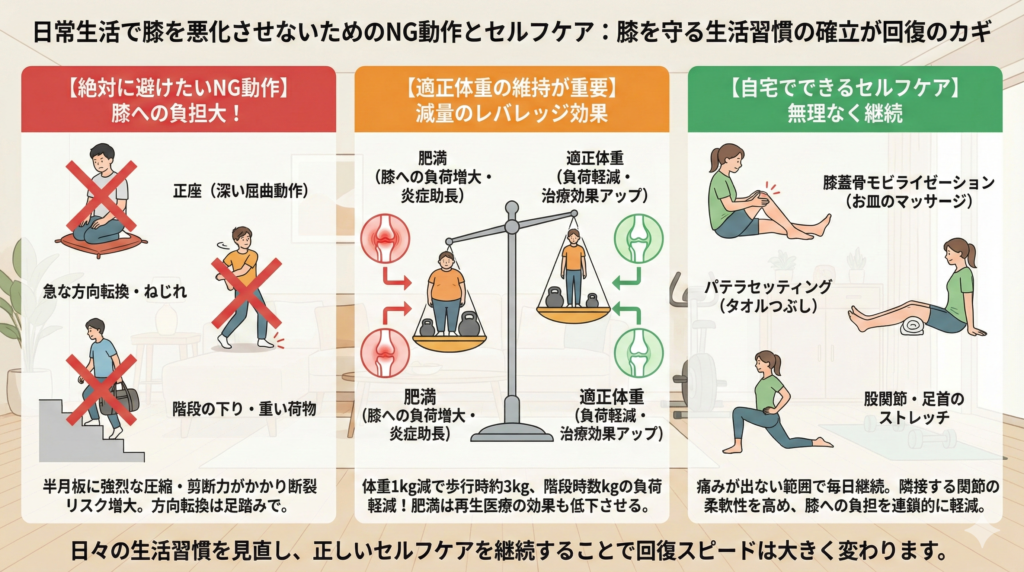
どれほど優れた治療を受けたとしても、日常生活の中で膝を酷使する動作を繰り返していては、治療効果は十分に発揮されません。
半月板損傷を手術しないで治すためには、患者さんご自身が「膝を守る生活習慣」を確立することが不可欠です。
治療と並行して、膝に負担をかけるNG動作を避け、正しいセルフケアを継続することで、回復のスピードは大きく変わります。
ここでは、日々の生活で気をつけるべきポイントを具体的に解説していきます。
膝に負担をかける正座や階段昇降などの危険な動作を避ける
半月板は構造上、「深く曲げること」と「ねじれ」のストレスに非常に弱い組織です。
半月板損傷を手術しないで治す過程では、以下の動作を極力避けることが原則です。
まず、正座や和式トイレの使用、しゃがみ込みといった深い屈曲動作は最も危険な動作です。
膝を深く曲げると、半月板の後節に強烈な圧縮力と剪断力がかかり、損傷した半月板がさらに押し潰されて断裂が拡大するリスクが非常に高まります。
生活様式を椅子中心、洋式トイレへと切り替えることが必要です。
急な方向転換も膝にとって非常に危険です。
足裏が地面に固定された状態で体幹だけを回旋させると、膝関節に強烈なねじれが生じます。
方向を変える際は、足踏みをして体全体で向きを変えるよう意識してください。
階段の昇降、特に「下り」は平地歩行に比べて体重の数倍(約2〜8倍程度)の負荷が膝にかかるとされています。
着地の衝撃がダイレクトに伝わるため、エレベーターやエスカレーターを積極的に利用し、やむを得ない場合には手すりを使いながら痛くない方の足から着地するなどの工夫が大切です。
重い荷物を持つことも、そのまま膝への荷重が増加する要因となるため、できる限り避けるようにしてください。
適正体重の維持が重要!肥満が膝関節に与えるダメージとは
半月板損傷を手術しないで治すために、体重管理は最も基本的かつ効果的なセルフケアの一つです。
歩行時には体重の約3倍、階段の昇降時には約4〜7倍の負荷が膝にかかります。
これは逆に言えば、体重を1kg減らすだけで歩行時の膝への負荷が約3kg軽減され、階段では数kg単位で負荷が減るということを意味しています。
この「減量のレバレッジ効果」は非常に大きく、膝を守るうえで極めて有効です。
また、肥満度が高い方は、PRPや幹細胞治療をはじめとする再生医療の効果が得られにくい傾向があることも示唆されています。
脂肪組織から分泌される炎症性のサイトカインが関節内の炎症を助長するためと考えられています。
PDF-FD療法を含む再生医療の効果を最大限に引き出すためにも、食事療法による適正体重の維持は欠かせません。
自宅で無理なく実践できるストレッチと筋力トレーニング法
通院でのリハビリテーション効果を持続させ、半月板損傷を手術しないで治す道のりを確実に進めるためには、ご自宅でのセルフケアが非常に重要です。
ただし、すべての運動は「痛みが出ない範囲」で行うことが鉄則です。
一つ目のセルフケアは「膝蓋骨モビライゼーション(お皿のマッサージ)」です。
脚を伸ばして脱力した状態で座り、膝のお皿を親指と人差し指で持ち、上下左右や斜めの方向に優しく動かします。
膝蓋大腿関節の柔軟性を保ち、関節のこわばりを防ぐ効果があり、お皿の動きが良くなると膝の曲げ伸ばしがスムーズになります。
二つ目は、先ほど保存療法の項目でも紹介した「パテラセッティング(タオルつぶし)」です。
テレビを見ながらでもできるため、毎日の習慣として継続してください。
三つ目は、隣接する股関節と足首の柔軟性を高めるストレッチです。
膝関節は股関節と足関節に挟まれた中間関節であるため、上下の関節が硬いと、その分の動きを膝が代償しようとして無理なねじれが生じてしまいます。
股関節のストレッチや足首回しを習慣化することで、膝への負担を連鎖的に軽減することができます。
手術を宣告されても諦めない!今すぐ始めるべきアクション
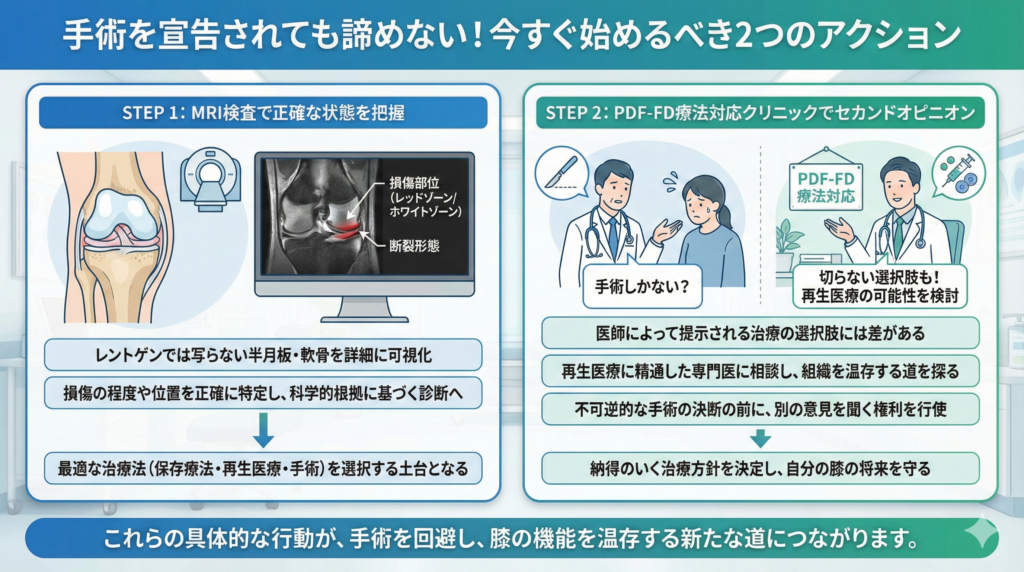
「人工関節の手術しかない」と宣告されても、そこで諦める必要はありません。
半月板損傷を手術しないで治す方法は、医療技術の進歩によって確実に広がっています。
大切なのは、思考停止に陥るのではなく、今できる行動を一つずつ着実に進めていくことです。
ここでは、手術回避に向けて今すぐ取るべき具体的な行動をお伝えします。
MRI検査で正確な状態を把握し最適な治療法を選択する重要性
半月板損傷を手術しないで治す道を切り開くために、まず着手すべきことは、現在の膝の状態を正確に把握することです。
一般的な整形外科クリニックで撮影されるレントゲン(X線)検査では、骨の状態しか確認できず、軟骨や半月板といった軟部組織は映りません。
半月板の断裂がどのような形態(縦断裂、横断裂、水平断裂、変性断裂など)であるのか、損傷がレッドゾーンにあるのかホワイトゾーンにあるのか、骨内部に炎症が起きていないかを正確に見極めるためには、MRI検査が不可欠です。
MRIの画像をもとに正確な診断を受けることで、保存療法で回復が見込まれるのか、再生医療が有効なのか、あるいはどうしても手術が必要な状態なのかを判断することができます。
「なんとなく痛い」という曖昧な状態のまま治療を続けるのではなく、科学的な根拠に基づいた治療選択こそが、半月板損傷を手術しないで治すための第一歩です。
PDF-FD療法対応のクリニックでセカンドオピニオンを受ける
最初にかかった医師から「手術しかない」と言われたとしても、その言葉を最終宣告として受け入れる必要はありません。
医療技術の進歩に伴い、医師によって提案できる治療の選択肢には大きな格差が生じているのが現状です。
ある医師にとっては「切るしかない」と判断される状態であっても、再生医療を専門とする医師や保存療法に精通した関節専門医から見れば「修復可能で温存できる」状態であるケースは多々あります。
重度の変形があり人工関節を勧められた方が、再生医療とリハビリテーションを組み合わせることで手術を回避し、日常生活を取り戻した事例も報告されています。
半月板は一度切除すれば二度と再生しませんし、人工関節に入れ替えれば自分の骨には戻れません。
その不可逆な決断を下す前に、PDF-FD療法に対応したクリニックでセカンドオピニオンを受けることは、ご自身の膝の将来を守るために患者さん自身が行使すべき正当な権利です。
PDF-FD療法は、わずか3年で累計16,000件以上の症例実績を持ち、有害トラブル0件という高い安全性が確認されています。
炎症や痛みの抑制、傷んだ組織の修復、軟骨の保護、細胞の増殖・分化の促進といった多面的な効果が期待でき、半月板損傷のみならず変形性膝関節症、靭帯損傷、テニス肘やゴルフ肘、足底筋膜炎など幅広い疾患に対応しています。
半月板損傷を手術しないで治す方法は、確かに存在します。
解剖学的な理解に基づいた適切な保存療法と、最先端の再生医療であるPDF-FD療法を組み合わせることで、自分の組織を温存しながら痛みを取り除き、膝の機能回復を目指すことは、もはや夢物語ではなく現実的な選択肢です。
まずはMRI検査で正確な状態を確認し、PDF-FD療法に対応したクリニックへ相談することから始めてみてください。
まとめ
半月板損傷を手術しないで治すためには、まず損傷の部位と程度を正しく把握することが大切です。
血流が豊富なレッドゾーンの損傷であれば保存療法による自然治癒が期待できますが、血管が届かないホワイトゾーンでは従来の方法だけでは回復が難しいとされてきました。
ヒアルロン酸注射やリハビリは痛みの軽減や筋力強化に有効である一方、損傷した半月板そのものを修復する力は持っていません。
放置すれば軟骨の摩耗が進み変形性膝関節症へと悪化するリスクがあるため、早めの対処が重要です。
そこで注目されているのが、自身の血液から成長因子を高濃度に抽出・凍結乾燥して患部に注入する「PDF-FD療法」です。
採血と注射のみで完結する日帰り治療で入院は不要、自己血液由来の無添加療法のため副作用リスクも極めて低く、わずか3年で16,000件以上の症例実績がありながら有害トラブルは0件と報告されています。
PDF-FD療法に関するお問い合わせや、治療を受けられる医療機関のご案内については、ぜひ弊社までお気軽にご相談ください。
お住まいの近くで受診可能なクリニックを、担当者よりお電話にてご案内いたします。
手術だけが選択肢ではありません。
まずは一歩踏み出すことから始めてみませんか。