変形性膝関節症のレントゲンで「手術」と言われたら?切らない最新治療
変形性膝関節症のレントゲン検査で「もう手術しかない」と宣告され、途方に暮れていませんか。
レントゲン画像に映る骨の変形を見せられ、人工関節置換術を勧められると、多くの方が「本当にメスを入れるしかないのか」という不安と恐怖に押しつぶされそうになります。
本記事では、変形性膝関節症のレントゲン画像から読み取れる重症度の判定基準や、画像上の変形と実際の痛みが一致しない医学的な理由、そして手術を回避するための次世代治療「PDF-FD療法」まで、手術以外の道を模索する方に必要な情報を網羅的に解説します。
家庭の事情や仕事で長期離脱ができない方、メスを入れることへの恐怖心を抱えている方にとって、この記事が新たな一歩を踏み出すきっかけとなれば幸いです。
目次
変形性膝関節症のレントゲン画像で手術を宣告された方が知るべき新たな選択肢
変形性膝関節症のレントゲン画像を見て「もう骨が変形しているから人工関節しかない」と告げられた方は、決して少なくありません。
従来の保存療法であるヒアルロン酸注射や鎮痛薬が効かなくなった段階で手術を勧められるのは、整形外科の臨床現場では一般的な流れです。
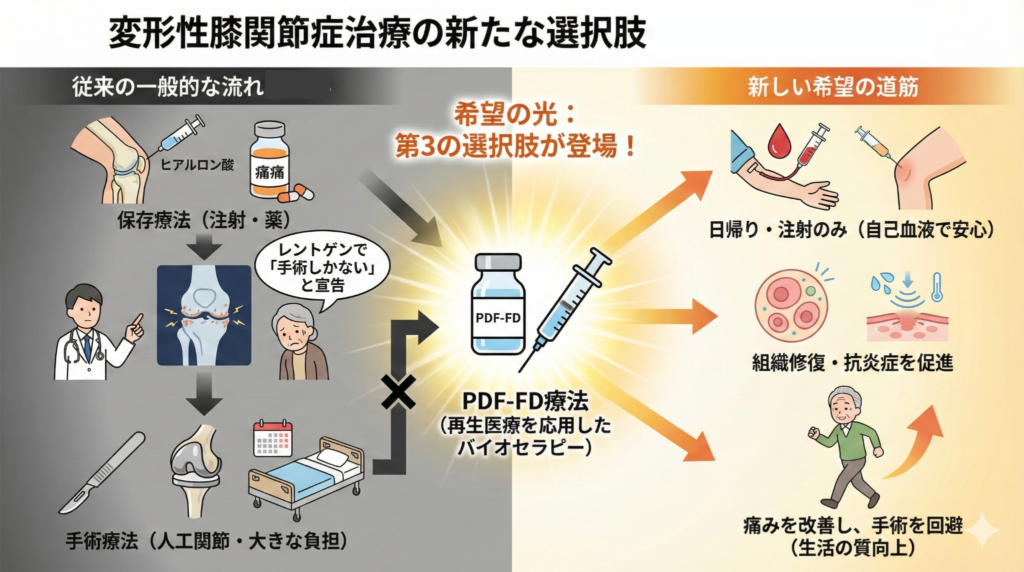
しかし、医学の進歩により「保存療法」と「手術療法」の間に存在していた大きなギャップを埋める「第3の選択肢」が登場しています。
ここでは、変形性膝関節症のレントゲン結果を受けて、手術を回避するための具体的な道筋をお伝えします。
人工関節置換術以外の選択肢を模索する緊急度の高い方へ向けた解決策
変形性膝関節症のレントゲン画像で進行した骨の変形を指摘され、人工関節置換術(TKAやUKA)を提案されることは、患者さんにとって大きな衝撃です。
数週間に及ぶ入院や、退院後も1ヶ月から3ヶ月に及ぶ長期のリハビリテーション、そして正座ができなくなるといった恒久的な身体の変化への恐怖心は、誰しもが抱く当然の感情です。
家庭の事情で介護を担っている方や、仕事の都合で長期間の社会離脱が許されない方にとっては、手術という選択肢が事実上不可能なケースもあります。
このような緊急度の高い状況に置かれた患者さんに向けて、医学界では自己の血液を活用する再生医療(バイオセラピー)が急速に普及してきています。
なかでも、患者さんご自身の血液から成長因子を高濃度に抽出し、フリーズドライ化して患部に注射する「PDF-FD療法」は、単なる一時的な対症療法にとどまらず、身体が本来持つ自己修復のメカニズムを再起動させることで、手術を回避しつつ生活の質を取り戻す現実的な解決策として位置づけられています。
変形性膝関節症のレントゲン結果に落胆するのではなく、まずはこうした新しい治療法の存在を知ることが、希望への第一歩です。
レントゲンの結果が末期状態でもメスを入れずに痛みを治す治療法の存在
変形性膝関節症のレントゲン検査で「骨同士がくっついている」と診断される末期状態であっても、痛みを大幅に改善できる可能性は残されています。
関節の構造的な骨変形そのものを元の状態に戻すことは困難であっても、痛みの直接的な原因となっている「過剰な局所炎症」を鎮静化させることは可能だからです。
PDF-FD療法に代表される無細胞バイオセラピーは、関節内に強力な抗炎症性サイトカインや成長因子を持続的に供給します。
軟骨破壊を引き起こす炎症性サイトカイン(IL-1βやTNF-αなど)の受容体をブロックすることで、末期特有の激しい痛みや滑膜炎を効果的に緩和する機能を持っています。
実際の臨床現場では、変形性膝関節症のレントゲン画像上は重症であっても、再生医療を計画的に投与することで炎症がコントロールされ、歩行機能が回復した症例が報告されています。
人工関節手術を数年単位で延期、あるいは完全に回避できたケースもあり、レントゲンの結果だけで諦める必要はないのです。
変形性膝関節症のレントゲン画像から読み解く重症度判定の詳細な診断基準
変形性膝関節症のレントゲン画像は、現在の膝の状態を客観的に把握するための重要な手がかりです。
しかし、画像の読み方を正しく理解していなければ、医師から提示された診断結果に対して適切な判断を下すことができません。
ここでは、世界的に標準化されたKL分類の仕組みから、手術が適応となるグレードの特徴、そしてレントゲン検査の持つ役割と限界までを詳しく解説します。
ご自身の変形性膝関節症のレントゲン画像がどの段階にあるのかを正しく把握することが、最適な治療法を選択するための第一歩です。
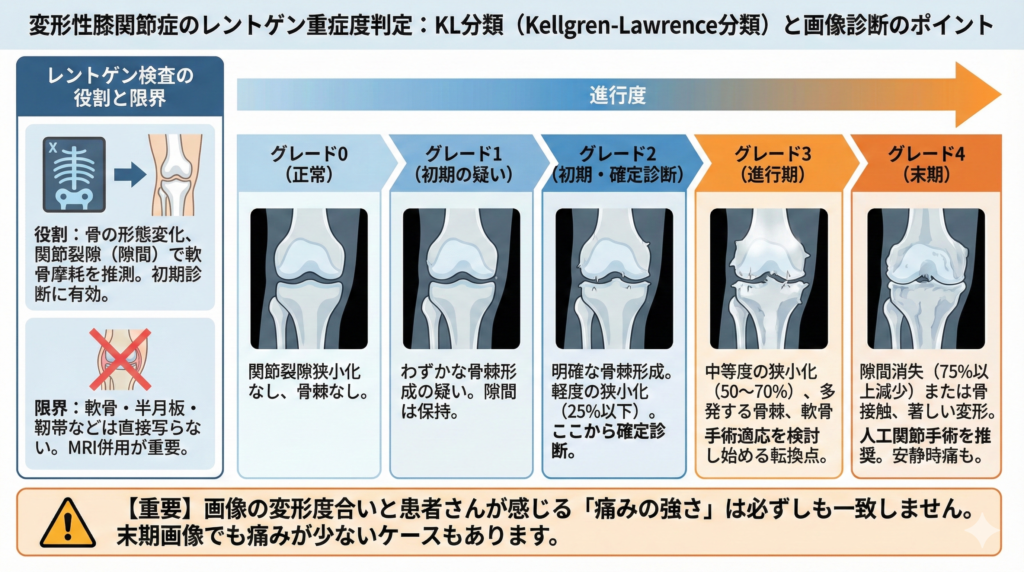
骨と骨の隙間や骨棘の形成状態を評価するKL分類による5段階評価の仕組み
変形性膝関節症のレントゲン画像による客観的な重症度評価には、世界的に標準化された「Kellgren-Lawrence分類(KL分類)」が広く用いられています。
この分類法は、レントゲン画像に映る骨の形態変化に基づき、グレード0(正常)〜グレード4(末期)までの5段階で進行度を判定する仕組みです。
グレード1は、関節裂隙の狭小化がまだ見られず、わずかな骨棘(骨の境目にできるトゲ状の突起)の形成が疑われる初期段階です。
明確な骨棘形成と、関節裂隙の軽度な狭小化(25%以下)が確認される「グレード2」に達した時点で、医学的に変形性膝関節症と確定診断されます。
骨棘は、軟骨がすり減って生じた関節の不安定性を物理的に補おうとする生体の防御反応の一種ですが、同時に周囲の滑膜などの軟部組織を刺激して炎症を引き起こす原因にもなります。
有病率は加齢とともに顕著に上昇し、40代では約10%ですが、60代女性では半数以上がグレード2以上の診断を受けると推計されています。
変形性膝関節症のレントゲン検査による早期発見と、適切な治療への早期着手が重要です。
人工関節の手術適応とされるグレード3からグレード4の画像所見の特徴
変形性膝関節症のレントゲン画像でグレード3(進行期)と判定されると、関節裂隙の狭小化が中等度(50〜70%)に達し、多発する明確な骨棘に加えて「軟骨下骨の硬化(レントゲン画像上で骨が白く映る現象)」が顕著になります。
この段階から、投薬や運動指導といった標準的な保存療法のみでのコントロールが難しくなり、再生医療などの積極的な介入が強く推奨される転換点となります。
さらに進行した「グレード4」の末期状態では、関節裂隙が75%以上減少するか完全に消失し、大腿骨と脛骨が直接接触して著しい骨変形を引き起こします。
この段階では歩行時だけでなく安静時にも激しい痛みが伴うことが多く、整形外科学会等のガイドラインにおいても人工関節置換術が第一選択として推奨される状態です。
ただし、変形性膝関節症のレントゲン画像が末期を示していても、後述する通り骨の変形度合いと痛みの強さは必ずしも一致しないため、手術以外の選択肢を検討する余地は残されています。
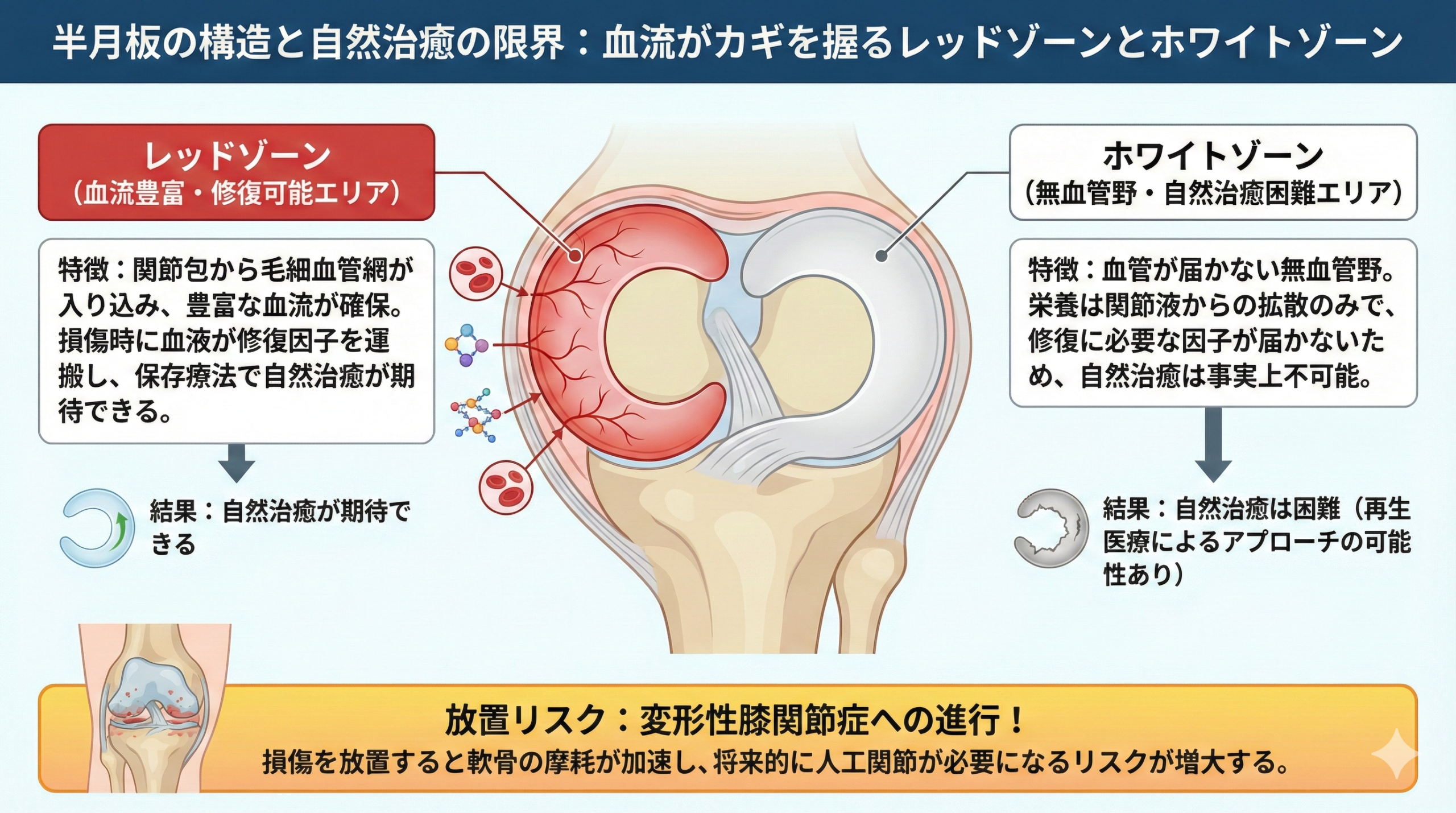
軟骨のすり減り具合と骨の変形を可視化するレントゲン検査の果たす役割
変形性膝関節症のレントゲン(X線)検査は、骨組織の形態変化を捉える簡便かつ有効な初期診断ツールです。
大腿骨と脛骨の間に存在する「黒く抜けた空間(関節裂隙)」の高さを測定することで、間接的に軟骨の摩耗度合いを推測することができます。
ただし、レントゲンには軟骨や半月板、靭帯などの軟部組織を直接描出できないという原理的な制約があります。
近年では、変形性膝関節症のレントゲン上は初期のグレード2と判定されても、MRIによる詳細な検査を行うと「内側半月板後根断裂」や「半月板の逸脱(3mm以上)」といった、急速な変形進行を引き起こす重大な異常が潜んでいるケースが指摘されています。
レントゲン検査は進行度の全体像を把握するスクリーニングとして不可欠ですが、より精緻な治療方針を決定するためには、MRIを組み合わせた総合的な画像評価が重要です。
レントゲン画像の変形度合いと患者が訴える痛みの強さが一致しない医学的理由
変形性膝関節症のレントゲン画像を見ると、骨の変形が進んでいるほど痛みも強いはずだと考えがちです。
しかし実際には、画像上の変形の程度と患者さんが感じる痛みの強さは、必ずしも比例しないことが多くの研究で明らかになっています。
この事実は、手術でなくても痛みを改善できる可能性を示す極めて重要な医学的根拠です。
ここでは、痛みの真の発生源と、末期であっても改善が見込まれるメカニズムについて解説します。
軟骨自体には神経がなく摩耗による滑膜炎や関節包の拘縮が痛みを引き起こす真因
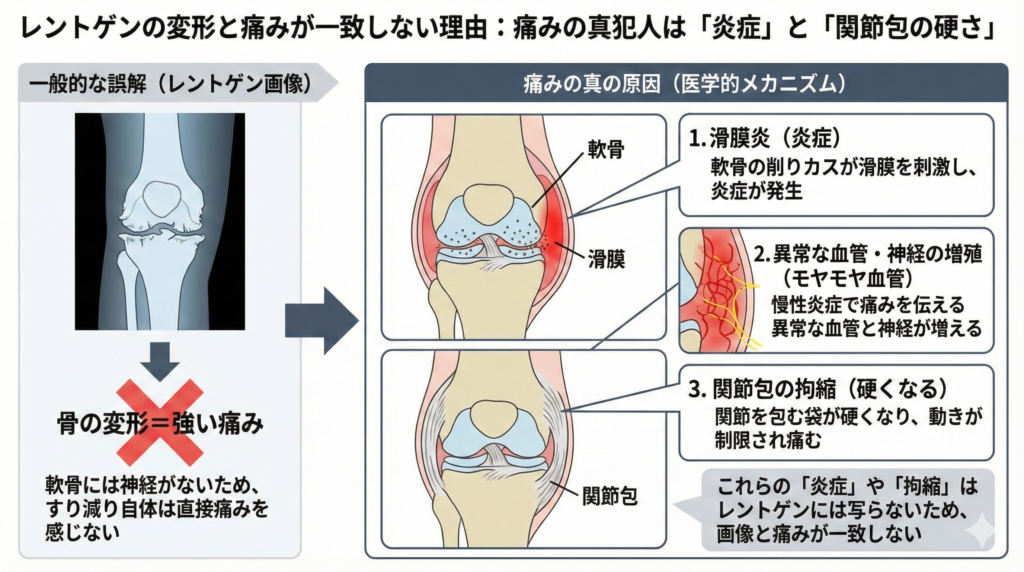
「変形性膝関節症のレントゲンで軟骨がすり減っているから膝が痛い」という認識は、実は正確ではありません。
生理学的な事実として、関節軟骨自体には血管や神経線維が存在しないため、軟骨が物理的に摩耗するプロセスそのものが直接的な痛みを生み出すことはないのです。
痛みの真の発生源は、摩耗の過程で生じた軟骨の削りカスが関節を包む「滑膜」を刺激し、深刻な炎症(滑膜炎)を引き起こすことにあります。
さらに、慢性的な炎症が続くと、痛みを感知する異常な微細血管群(モヤモヤ血管)とそれに伴走する神経線維が関節周囲に増殖し、わずかな刺激でも激痛を感じるようになります。
加えて、長期間膝を動かさないことによって関節を包む関節包が線維化して硬くなる「拘縮」や、大腿四頭筋の機能低下が、関節全体への力学的ストレスを増大させ、痛みの悪循環を形成しています。
変形性膝関節症のレントゲン画像だけでは、こうした軟部組織の炎症状態や筋力の低下を読み取ることはできません。
画像上の変形が末期でも適切なアプローチによって痛みが大きく改善する可能性
変形性膝関節症のレントゲン画像に基づく構造的な変形(KL分類のグレード)と、患者さんが自覚する痛みの強さには明確な相関関係がないことが、多くの臨床研究で証明されています。
骨が激しく変形していても痛みをほとんど感じない方がいる一方で、初期の変形でも激痛に苦しむ方が存在します。
さらに、痛みが長期間放置されると、脳の痛覚制御システムに異常が生じ、痛みに対して過敏になる「中枢性感作」という状態に陥ることもあります。
これらの知見は非常に重要な示唆を含んでいます。
骨の変形を物理的に削って人工物に置き換えなくても、滑膜炎の鎮静化、モヤモヤ血管の減少、大腿四頭筋の強化、そして関節周囲組織の柔軟性の回復といった「炎症と機能低下に対する的確なアプローチ」を行えば、変形性膝関節症のレントゲンが末期を示す患者さんであっても、劇的な痛みの改善と生活の質の向上が得られる可能性があるのです。
医師が人工関節の手術を勧める背景と患者にのしかかる大きな身体的負担
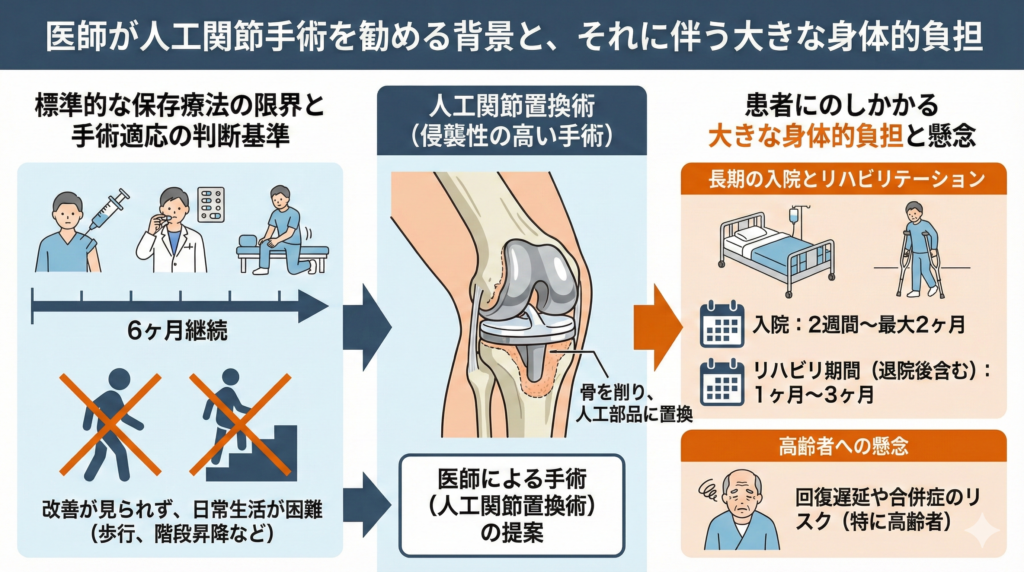
変形性膝関節症のレントゲン画像で重度の変形が確認されると、多くの医師は人工関節置換術を提案します。
もちろん手術には確かな除痛効果がありますが、入院期間やリハビリの負担、術後の生活制限など、患者さんが背負わなければならないリスクも決して小さくありません。
手術を勧められた方が適切な判断を下すためには、その背景と具体的な身体的負担を正しく理解しておく必要があります。
ここでは、手術適応の判断基準から、入院・リハビリの実態、そして社会生活への影響までを詳しくお伝えします。
標準的な保存療法を6ヶ月続けても症状が改善しない場合の手術適応の判断基準
整形外科医が変形性膝関節症のレントゲン結果をもとに人工関節置換術を提案するタイミングには、明確な臨床的目安があります。
第一の判断基準は、ヒアルロン酸の関節内注射や消炎鎮痛剤の内服、体重管理、そして理学療法士による運動療法といった標準的な保存療法を約6ヶ月間継続しても、痛みの軽減や機能回復が見られないという「時間的な閾値」です。
第二の基準は、激しい骨性疼痛や可動域の制限によって歩行や階段の昇降といった日常生活動作が著しく阻害され、自立した生活が困難になっていることです。
医学的には、保存療法を漫然と継続しても不可逆的な関節機能の喪失を防ぐことはできず、活動量の低下に伴う筋力低下や心肺機能の低下といった二次的障害を招くリスクが高いと判断されるため、構造的な再建を目的とした手術療法が提案されます。
しかし、この判断基準の「6ヶ月」という期間は従来の保存療法を前提としたものであり、PDF-FD療法のような次世代の治療法を試す余地はまだ十分に残されています。
数週間の入院と長期間のつらいリハビリが必要となる人工関節置換術の強い懸念
人工関節置換術は、変形した骨の表面を削り取り、金属やポリエチレン製の人工部品に置換する極めて侵襲性の高い手術です。
特に膝関節全体を置き換える全置換術(TKA)では前十字靭帯等の切除を伴い、身体的負担が非常に大きくなります。
術後には感染管理と初期リハビリのために2週間から最大で2ヶ月程度の入院が必要です。
手術が成功しても直ちに以前のように歩けるわけではなく、関節の可動域を確保し衰えた筋力を回復させるためのリハビリテーションに、退院後も含めて1ヶ月〜3ヶ月という長期間を費やす必要があります。
一般的に、階段の昇降が自立して行えることが退院の指標とされていますが、高齢者の場合は術後の回復遅延や肺機能の低下といった懸念も拭えません。
変形性膝関節症のレントゲンで手術を勧められた方が慎重になるのは、こうした身体的負担を考えれば当然のことです。
家庭の事情や仕事で長期離脱ができない患者にとっての大きな治療のハードル
手術療法には変形を強制的に矯正し高い除痛効果を得られるメリットがある一方で、社会生活への影響という大きなデメリットがあります。
数週間〜数ヶ月に及ぶ入院およびリハビリ期間は、現役世代の労働者や、介護・育児といった家庭内の重要な役割を担う方にとって、長期の社会離脱を意味します。
事実上、選択不可能なハードルとなっているケースも少なくありません。
また、術後には「正座が困難になる」「しゃがみこむ動作や激しいスポーツが制限される」といった恒久的な行動制限が課されるため、生活様式の抜本的な見直しが必要になります。
経済的にも、保険適用で3割負担の場合で約24万円の自己負担が発生し、さらにインプラントの耐用年数(約15〜20年)を考えると将来的な再置換術のリスクも伴います。
変形性膝関節症のレントゲンで末期と診断されても、こうした現実を前に手術への決断を躊躇するのは、ごく自然な心理です。
手術と保存療法のギャップを埋める次世代の関節治療であるPDF-FD療法
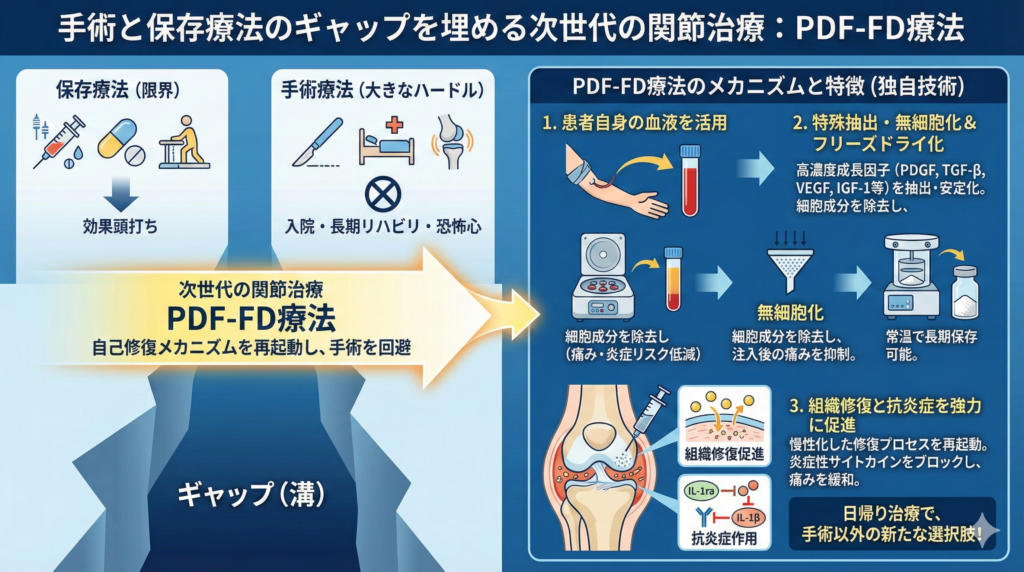
保存療法の限界と手術療法の高いハードルの間で行き場を失った患者さんにとって、変形性膝関節症のレントゲン結果がたとえ厳しいものであっても、希望を持てる治療法があります。
それが、患者さんご自身の血液から成長因子を抽出して関節内に注入する「PDF-FD療法」です。
PDF-FD療法は「保存療法」と「手術療法」のギャップを埋める次世代の関節治療として、多くの医療機関で導入が進んでいます。
ここでは、そのメカニズムと独自技術、そして患者さんにとっての具体的なメリットを詳しくご紹介します。
患者自身の血液を活用して組織修復と抗炎症を強力に促す注目のバイオセラピー
PDF-FD療法とは「Plasma Derived Factor – Freeze Dry(血漿由来因子凍結乾燥)」の略称で、患者さんご自身の血液から成長因子を高濃度に抽出し、フリーズドライ化して患部に注射する最先端のバイオセラピーです。
弊社の登録商標であり、保存療法と手術療法の間に位置する、再生医療を応用した手術不要の新しい関節治療として注目を集めています。
変形性膝関節症のレントゲンで進行が確認された膝関節に対して、血液中の血小板から放出される成長因子(細胞増殖や組織修復を促すタンパク質群)を関節内に直接投与します。
慢性化して停滞していた損傷部位の修復プロセスを、急性期の治癒反応を模倣することで強制的に再起動させるのがこの治療の核心です。
同時に、製剤に含まれる抗炎症性サイトカイン(IL-1raなど)が、軟骨破壊を引き起こす炎症性サイトカインに拮抗して受容体をブロックすることで、組織修復と抗炎症の強力なデュアルアクションを発揮します。
自己血液を原料とするため拒絶反応やアレルギーのリスクが極めて低く、高い安全性が担保されています。
高濃度の成長因子を特殊抽出してフリーズドライ化するPDF-FD療法の独自技術
PDF-FD療法を従来のPRP療法(多血小板血漿療法)から一線を画す次世代の治療法たらしめているのが、高度な精製・加工技術です。
血液を遠心分離して血小板を濃縮する過程で、細胞分裂を促すPDGF、コラーゲン合成を高めるTGF-β、血管新生を担うVEGF、細胞のアポトーシスを抑制するIGF-1といった多彩な成長因子を高純度で抽出します。
最大の特徴は、白血球や赤血球、さらには血小板の細胞膜までを完全に除去する「無細胞化(Acellular化)」のプロセスにあります。
従来のPRP療法では、混入した白血球等の細胞成分が投与直後に強い炎症反応を引き起こし、激しい痛みや腫れ(フレアアップ)を生じさせることが臨床上の課題でした。
PDF-FD療法はこの無細胞化によって注入後の痛みを劇的に低減しています。 さらに、抽出した因子を真空状態で凍結乾燥することで、タンパク質の立体構造と生物学的活性を損なうことなく粉末状態で安定化させており、変形性膝関節症のレントゲン結果が重症であっても安心して受けていただける治療です。
長期の入院が不要であり採血と注射のみで完結する身体的負担が少ない日帰り治療
PDF-FD療法の臨床的メリットは、生化学的な効果だけでなく、患者さんの生活への負担が極めて少ない点にも現れています。
治療は医療機関での採血と、後日の関節内注射という「日帰り」のプロセスで完結します。
人工関節置換術のように数週間の入院や過酷なリハビリテーションのための社会離脱を強いられることがありません。
フリーズドライ技術により製剤は室温で約6ヶ月間の長期保存が可能です。
一度の採血で複数回分の製剤を作成し、仕事やご家庭の都合に合わせて柔軟な治療スケジュールを組むことができます。
複数回の採血に伴う針を刺す苦痛も最小限に抑えられます。
変形性膝関節症のレントゲンで手術を宣告されても、まずはこの身体的負担の少ないPDF-FD療法を試すことで、将来の選択肢を残しながら痛みの改善を目指すことが可能です。
また、PDF-FD療法は自身の血液のみを原料とする100%血液由来の無添加療法のため、重篤な副作用のリスクが極めて低い治療法です。
わずか3年で症例件数は16,000件以上に達しており、重篤な有害トラブルは0件と報告されています。
一般的な注射と同様に、注入後数日間は一時的な赤みや腫れ、軽い痛みが生じることがありますが、いずれも自然に消失するものであり、安心して治療を受けていただくことができます。
効果の発現は治療後1〜3ヶ月程度で実感するケースが多く、およそ1年続き、長い方では2年以上維持されるケースもあります。
身体に優しい治療であるため、繰り返し受けることも可能です。
変形性膝関節症に対するPDF-FD療法の具体的な治療ステップと費用相場
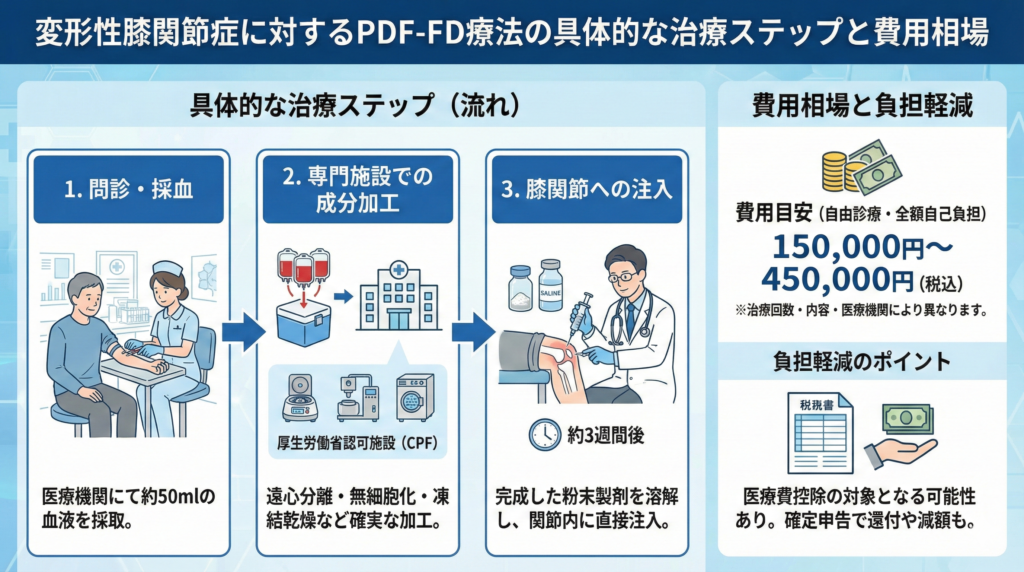
変形性膝関節症のレントゲン結果をもとに治療を検討するにあたり、具体的にどのような流れで治療が進むのか、費用はどの程度かかるのかは、多くの方が気になるポイントです。
PDF-FD療法は採血から注入まで明確なステップがあり、厚生労働省認可の専門施設で厳密な品質管理のもと製剤が作られます。
自由診療であるため費用は全額自己負担となりますが、医療費控除の対象となる場合もあります。
ここでは、治療の具体的な流れと費用、そして負担を軽減するための方法を詳しくご案内します。
約50mlの採血と厚生労働省認可の特定細胞加工物製造施設での確実な成分加工
PDF-FD療法の第一ステップは、クリニック等の医療機関における問診と採血です。
1回の治療に必要な血液量は約49ml〜50mlで、通常の健康診断の採血と大差のない量です。
採取された血液は院内でそのまま加工されるのではなく、温度管理が徹底された状態で、厚生労働省から「再生医療等の安全性の確保等に関する法律」に基づく「特定細胞加工物製造届出」を受理された専門施設(CPF)へ厳重に輸送されます。
この専門施設では、高度なクリーンルーム環境のもとで二段階の遠心分離、活性化、無細胞化、そして凍結乾燥といった一連のプロセスが実行されます。
専門施設での集中加工により、一般的な手作業で生じる血小板回収率のばらつき(通常30%程度)が70〜85%にまで高められ、極めて高品質で安定した製剤が保証されています。
変形性膝関節症のレントゲン結果が重症であっても、品質管理の行き届いた製剤で安心して治療を受けていただけます。
約3週間後に完成した粉末製剤を溶解して膝関節へ直接注入する安全なプロセス
専門施設での加工および安全性検査(無菌試験など)を経て、採血から約3週間で最終的なフリーズドライ製剤がクリニックに届きます。
製剤が到着したら、患者さんは再度来院し、粉末状の製剤を生理食塩水等で溶解・再活性化させたうえで、医師が膝の関節内へ直接注射します。
注入プロセス自体は数分で完了し、無細胞化の恩恵により従来のバイオセラピーで見られたような注射直後の強い腫れや熱感が生じるリスクは極めて低いとされています。
一部の医療機関では2,000例以上のPRP関連注射実績において、重篤な合併症の報告は皆無であると公表されており、極めて安全なプロセスとして確立されています。
変形性膝関節症のレントゲンで深刻な結果を突きつけられた方にとっても、身体的なリスクを最小限に抑えながら痛みの改善を目指せる治療法です。
治療当日は患部を清潔に保ち、激しい運動や入浴、飲酒を控えて安静にする程度の注意事項で、翌日から日常生活に復帰できます。
自費診療における費用目安と負担を軽減するための医療費控除の賢い活用方法
PDF-FD療法を含む先進的な再生医療は、現在、日本の健康保険制度の適用外である自由診療として提供されています。
費用目安は(複数回投与を含めトータルで)150,000円〜450,000円(税込)で、治療回数や内容、医療機関によって異なります。
この費用には、専門施設における製剤の加工費や輸送費、医師の技術料が含まれています。
全額自己負担となるため高額に感じられる方もいらっしゃるかもしれませんが、人工関節置換術に伴う入院費やリハビリ費用、さらに仕事を休むことによる収入の減少を考慮すると、トータルコストとしては十分に検討に値する金額です。
また、PDF-FD療法は医療費控除の対象となる場合があります。
年間10万円を超える医療費を支払った場合、確定申告において領収書を添えて申告することで、所得税の還付や住民税の減額措置を受けられる可能性があります。
ただし、適用可否は税務署の個別判断に委ねられるため、治療の領収証と診療明細書は必ず保管し、事前に税務署や税理士へ相談されることをお勧めします。
変形性膝関節症のレントゲン結果を受けて治療を検討される際には、費用面の不安を軽減するためにもこの制度を積極的にご活用ください。
まとめ
変形性膝関節症のレントゲン画像で重症と診断されても、人工関節の手術だけが唯一の選択肢ではありません。
KL分類による重症度判定は治療方針を決める重要な指標ですが、画像上の変形と実際の痛みの強さは必ずしも一致しないことが医学的に証明されています。
痛みの真因は軟骨の摩耗そのものではなく、滑膜炎や異常血管の増殖、関節包の拘縮といった炎症と機能低下にあるため、これらに対する適切なアプローチによって大幅な改善が見込めます。
そこで注目されているのが、患者さんご自身の血液から成長因子を高濃度に抽出・凍結乾燥して関節内に注入する「PDF-FD療法」です。
採血と注射のみで完結する日帰り治療で入院は不要、自己血液由来の無添加療法のため副作用リスクも極めて低く、わずか3年で16,000件以上の症例実績がありながら有害トラブルは0件と報告されています。
PDF-FD療法に関するお問い合わせや、治療を受けられる医療機関のご案内については、ぜひ弊社までお気軽にご相談ください。
お住まいの近くで受診可能なクリニックを、担当者よりお電話にてご案内いたします。
手術だけが選択肢ではありません。 まずは一歩踏み出すことから始めてみませんか。
※PDF-FDは株式会社 waqooの登録商標です。